لکههای تیره و خارشهای مداوم؛ تاثیر بیماری ماکولار آمیلوئیدوز بر کیفیت زندگی بیماران
همراه با شیوع و گسترش انواع بیماریهای پوستی در میان اقشار مختلف جامعه، مشاهده شده است که برخی افراد از بروز برآمدگیها و لکههای تیره، اغلب به رنگ قهوهای، که همراه با خارش میباشد، ابراز نگرانی میکنند. این نواحی آسیب دیده پوستی اغلب قسمتهایی از بدن مانند ناحیه پشت، کتف، بازو، جلوی سینه و شکم و به طور وسیع قسمت بالاتنه را درگیر نموده و برای بیمار وضعیت ناخوشایند و ناراحتکننده ای ایجاد میکند. این سوال ممکن است برای این بیماران و سایر افراد به وجود آید که علت بروز این نواحی تیره در بدن چیست و چقدر خطرناک است؟
پیدایش لکههای تیره رنگ همراه با خارش بر روی پوست، نوعی عارضه پوستی است که ممکن است نشان دهنده بیماری ماکولار آمیلوئیدوز یا آمیلوئیدوز پوستی باشد. این بیماری اخیرا گسترش زیادی، خصوصا در بین زنان داشته است. اطلاع دقیق و کسب آگاهی در مورد علل و علائم بیماری برای بهبود روشهای تشخیص، روشهای درمانی و ارتقاء کیفیت زندگی بیماران ضروری است.
آنچه در این مقاله میخوانیم:
- ماکولار آمیلوئیدوز چیست؟ (MA)
- انواع آمیلوئیدوز پوستی
- علت بیماری ماکولار آمیلوئیدوز
- علائم ماکولار آمیلوئیدوز
- چه افرادی در معرض خطر بیماری هستند؟
- تشخیص ماکولار آمیلوئیدوز
- جدیدترین درمان ماکولار آمیلوئیدوز
- پیشگیری از بیماری ماکولار آمیلوئیدوز
- اصلاح سبک زندگی
- رژیم غذایی
- نتیجه گیری
- پرسش و پاسخ
ماکولار آمیلوئیدوز چیست؟ (MA)
ماکولار آمیلوئیدوز (MA)، که تحت عنوان آمیلوئیدوز پوستی شناخته شده، یک بیماری نسبتاً نادر است. به نظر میرسد یک تغییر اساسی در بدن، باعث رسوب گذاری مواد آمیلوئیدی در پوست سالم و معمولی افراد میشود. آمیلوئیدوز ماکولار (MA) در واقع نوع مزمن و نادر از اختلال آمیلوئیدوز پوستی است. ( آمیلوئیدوز یک بیماری پوستی است که با تجمع رسوبات آمیلوئید در پوست مشخص میشود)
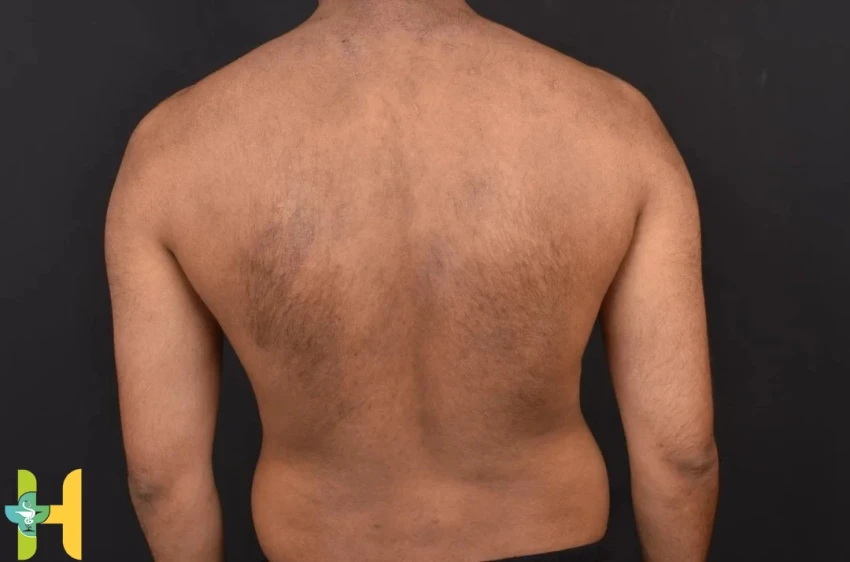
آمیلوئیدوز پوستی ممکن است به ناحیه بین کتفی محدود شود، اما معمولاً ضایعات به طور گستردهتری در پشت، گردن، قفسه سینه و قسمتهای اکستانسور اندامها(عضله های باز کننده بدن) گسترش پیدا میکنند. گزارش شده است که ماکولار آمیلوئیدوز به دنبال مالش یا خارش مزمن طولانی مدت پوست، مانند استفاده از برس نایلونی در حین حمام کردن، ایجاد میشود.
ضایعات پوستی ظاهرشده، هیپرپیگمانته هستند؛ اصطلاح هیپرپیگمانته به ناحیهای از پوست گفته میشودکه در آن، میزان ملانین افزایش پیدا کرده و لکههایی ظاهر میشوند که رنگ آنها نسبت به پوست اطراف، تیرهتر است. اگرچه ممکن است نواحی هیپوپیگمانته، ظاهری “پویکیلودرماتوز” مانند (تغییرات به شکل لک در رنگ پوست و بروز تودههای کوچک رگهای خونی در زیر پوست) ایجاد کنند. الگوی شبکهای یا "موجدار" رنگدانه، یک ویژگی تشخیصی مشخص در بسیاری از موارد ماکولار آمیلوئیدوز است. ضایعات معمولاً با خارش خفیف تا متوسط همراه هستند، اما در برخی موارد ممکن است خارش وجود نداشته باشد. این بیماری معمولاً در اوایل بزرگسالی بروز میکند و سالها ادامه مییابد. هر دو جنس آقایان و خانمها، ممکن است تحت تأثیر این بیماری قرار گیرند، اما بصورت کلی، شیوع آن در زنان جوان بیشتر بوده و اغلب شروع آن بین 21 تا 50 سال گزارش شده است.
ممکن است از خود بپرسید،"آیا ماکولار آمیلوئیدوز خطرناک است؟" خبر خوب این است که این اختلال پوستی خطرناک نیست و بیماری به سایر قسمتهای بدن شما گسترش نمییابد. اما اگر علائم، شما را آزار میدهد، هنوز هم میتوانید برای بهبود ظاهر یا احساس پوست خود به دنبال درمان باشید.
انواع آمیلوئیدوز پوستی
آمیلوئیدوز نوعی بیماری پوستی است که با رسوب خارج سلولی پروتئینهای غیرطبیعی در یک ارگان (آمیلوئیدوز موضعی) یا کل بدن (آمیلوئیدوز سیستمیک) شناخته میشود. آمیلوئیدوز پوستی موضعی اولیه (PLCA) یک اختلال پوستی است که در آن لکههایی از پوست با رنگ و بافت غیرطبیعی ایجاد میشوند. این امر به دلیل تشکیل تجمع آمیلوئیدها (پروتئینهای غیرطبیعی) در پاپیلای پوستی در محل اتصال پوستی-اپیدرمی (برآمدگیهایی در مرز درم و اپیدرم، دو لایه بالایی پوست) رخ میدهد. ماکولار آمیلوئیدوز یکی از انواع آمیلوئیدوز پوستی اولیه است که با تجمع رسوبات آمیلوئید در پوست مشخص میشود و منجر به بروز لکههای قهوهای رنگ و اغلب خارشدار میشود. این نوع آمیلوئیدوز، موضعی است؛ به این معنی که در درجه اول پوست را تحت تأثیر قرار میدهد و به اندامهای دیگر گسترش نمییابد. دو شکل اصلی دیگر آمیلوئیدوز پوستی اولیه، آمیلوئیدوز لیکن و آمیلوئیدوز ندولار هستند. بنابراین لکههای پوستی در آمیلوئیدوز پوستی موضعی اولیه سه نوع هستند:
نوع آمیلوئیدوز | مشخصات |
آمیلوئیدوز ماکولار | بروز ضایعات قهوهای رنگ و مسطح (ماکول) در پوست با الگوی موجدار یا مشبک مشخص که با خارش همراه است و اغلب در ناحیه پشت، کتف، بازو، جلوی سینه و شکم و به طور وسیع در بالاتنه مشخص میشود. |
آمیلوئیدوز لیکن | این نوع آمیلوئیدوز با پیدایش برآمدگیهای خارشدار، قرمز مایل به قهوهای، پوستهدار و برجسته روی پوست مشخص میشود. با گذشت زمان، این برآمدگیها میتوانند لکههای ضخیم و سفتی روی پوست ایجاد کنند. آنها معمولاً روی ساق پا ایجاد میشوند، اما میتوانند روی رانها، پاها، گردن، کمر و قسمت پایینی بازو نیز ایجاد شوند. |
آمیلوئیدوز ندولار | ضایعات گره مانند سفت و بدون درد در این نوع آمیلوئیدوز پوستی روی پوست مشخص میشود. این ضایعات معمولاً در اندامهایی مانند بازوها و پاها ظاهر میشوند. |
نوع دیگر آمیلوئیدوز، تحت عنوان آمیلوئیدوز سیستمیک شناخته میشود. با وجود اینکه ماکولار آمیلوئیدوز معمولاً در پوست بصورت موضعی مشاهده میشود، اما در برخی موارد، میتواند با آمیلوئیدوز سیستمیک مرتبط باشد که در این نوع بیماری، رسوبات آمیلوئید در کل بدن و اندامهای داخلی نیز یافت میشوند.
علت بیماری ماکولار آمیلوئیدوز
علت و دلیل اصلی بیماری هنوز بهطور کامل مشخص نشده است، اگرچه عوامل خطر مختلفی مانند جنس، نژاد، عامل ژنتیکی، قرار گرفتن در معرض نور خورشید، آتوپی ( افزایش واکنش حساسیت آلرژیک) و اصطکاک بر اثر مالش پوست و حتی خودایمنی در آن دخیل دانستهاند. در بیماری ماکولار آمیلوئیدوز، کراتینوسیتها (سلولهای اصلی سازنده لایه بیرونی پوست)، رسوبات آمیلوئید تولید میکنند. آسیبهای مکرر به پوست به شکل اصطکاک، منجر به آسیب کراتینوسیتها میشود که منجر به تولید مادهای به نام آمیلوئید میشود و تجمع این رسوبات آمیلوئیدی در برخی نقاط پوست، منجر به بروز نواحی تیره و اغلب خارشدار میگردد. MA شیوع بیشتری در برخی نقاط مانند آسیا، خاورمیانه و آمریکای جنوبی دارد.
علائم ماکولار آمیلوئیدوز
این بیماری پوستی ظاهر پوست را در نواحی خاصی، معمولاً بالای کمر یا سینه، معمولاً در قسمت بالای کمر، محلهای بازکننده بازوها، ساعد و پاها تحت تاثیر قرا میدهد. در ماکولار آمیلوئید، گاهی اوقات پوست ضخیم میشود و به این حالت آمیلوئیدوز موضعی گفته میشود ولی در برخی موارد پوست ضخیم یا احساس نمیشود. با این حال، ممکن است افزایش رنگدانه را نشان دهد و ناحیه آسیب دیده اغلب خارش دارد.
شایعترین یافته درموسکوپی ماکولار آمیلوئیدوز، یک مرکز سفید یا قهوهای مشاهده میشود که توسط پیکربندیهای مختلف رنگدانههای قهوهای ( از جمله رگههای ظریف تابشی، نقطهها، برآمدگیهای برگ مانند و برآمدگیهای پیازی شکل) احاطه شده است. برای مواردی با تظاهرات غیرمعمول پوستی، ممکن است بیوپسی پوست لازم باشد.
لازم به ذکر است که ماکولار آمیلوئیدوز میتواند به دلیل ظاهر و محل ضایعات و شدت خارش، به ویژه در زنان، تأثیر قابل توجهی بر کیفیت زندگی و آسیبشناسی روانی بیماران داشته باشد. توصیه شده است بیماران مبتلا بهتر است از مداخلات روانپزشکی بهرهمند شوند.
چه افرادی در معرض خطر بیماری هستند؟
- جنسیت: به نظر میرسد ماکولار آمیلوئیدوز، زنان را بیشتر از مردان تحت تأثیر قرار میدهد. آمیلوئیدوز ماکولار بیماری بزرگسالان است.
- سن: بیماری در بین خانمهای 21 تا 50 ساله نسبتاً شایعتر است.
- مشکلات پوستی: افراد مبتلا به سایر اختلالات پوستی، مانند درماتیت آتوپیک به میزان بیشتری در معرض خطر بیماری قرار دارند.
- نژاد: احتمال ابتلا به بیماری در ساکنین آسیا، خاورمیانه و آمریکای جنوبی بیشتر است.
- نوع پوست: افراد با پوست تیرهتر، بیشتر در معرض بیماری قرار دارند.
تشخیص بیماری ماکولار آمیلوئیدوز
آمیلوئیدوز پوستی معمولاً از طریق ترکیبی از مشاهدات بالینی و بیوپسی پوست تشخیص داده میشود. پزشک ابتدا پوست آسیبدیده را معاینه میکند و به دنبال ویژگیهای مشخصه مانند ماکولهای هیپرپیگمانته با الگوی موجدار یا مشبک، اغلب در قسمت فوقانی کمر و اندامها، میگردد. اگر تظاهرات بالینی معمول باشد، ممکن است بیوپسی لازم نباشد. با این حال، اگر تظاهرات پوست به شکل غیرمعمول باشد، بیوپسی پوست برای تأیید بسیار مهم است. بیوپسی یک ابزار تشخیصی ضروری برای تأیید MA است. برخی روشهای رایج تشخیص بیماری ممکن است توسط متخصص انجام شود:
- معاینه بالینی: متخصصان به دنبال ظاهر مشخص ماکولار آمیلوئیدوز خواهند بود که شامل ماکولهای هیپرپیگمانته (نقاط مسطح و تغییر رنگ یافته) است که ممکن است الگوی موجدار یا تور مانند داشته باشند.
- بیوپسی پوست: اگر تظاهرات بالینی واضح نباشد، یا اگر ویژگیها و علائم غیرمعمول روی پوست وجود داشته باشد، بیوپسی پوست انجام میشود. در این روش نمونه کوچکی از بافت پوست گرفته شده و زیر میکروسکوپ بررسی میشود.
- سایر اقدامات: تحقیقات آزمایشگاهی عموماً در تشخیص ماکولار آمیلوئیدوز بطور کامل مفید نیستند. باید شرح حال کاملی، از جمله سابقه خانوادگی آمیلوئیدوز، گرفته شود. در برخی موارد، ممکن است آزمایش ژنتیک در نظر گرفته شود، به خصوص اگر سابقه خانوادگی وجود داشته باشد یا اگر مشکوک به بروز انواع دیگری از آمیلوئیدوز باشد.
جدیدترین درمان ماکولار آمیلوئیدوز
آمیلوئیدوز پوستی نوعی بیماری پوستی بدون درمان قطعی است اما با برخی روشهای درمانی قابل کنترل است و علائم بیماری بهبود مییابند. روشهای درمانی پیشنهادشده شامل داروهای موضعی و سیستمیک، فتوتراپی، الکترودسیکاسیون، درم ابریژن، کرایوسرجری و لیزر است. با این حال، شواهد حاصل از کارآزماییهای تصادفی و کنترلشده کم است و اثربخشی آنها بر اساس مطالعات کوچک و گزارشهای موردی است. تاکنون، هیچ درمان استانداردی موردتایید قرار نگرفته است. با افزایش درک اهمیت خارش به عنوان محرک اصلی رسوب آمیلوئید، روشهای درمانی اغلب به سمت تسکین خارش هدایت میشوند.
در سالهای اخیر، انواع موثرترین و جدیدترین درمان ماکولار آمیلوئیدوز نیز معرفی شدهاند:
- روش میکرونیدلینگ:
- روشی کم تهاجم که خارش و تجمع رنگدانهها را در ماکولار آمیلوئیدوز کاهش میدهد؛ اما بهبود کامل نیست.
- مکانیسم این روش: تولید میکروکانال های کنترل شده در اپیدرم و درم
- نتیجه این روش:
- تولید کلاژن و بازسازی اپیدرم و درم و حذف تجمع آمیلوئیدهای پوستی و تغییر ظاهر پوست برای کاهش لکه ها
- افزایش جذب و نفوذ داروهای موضعی مانند تریامسینولون و ترانگزامیک اسید و…
- مطالعهٔ کنترلشده ای(Journal of Cosmetic Dermatology, 2024) به بررسی بیماران دارای ضایعه دو طرفه پرداخته که یک طرف بدن فقط روش میکرونیدلینگ استفاده گردیده و طرف دیگر بدن، بعد از میکرونیدلینگ، ترانگزامیک اسید موضعی استعمال گردید و پس از دو هفته، بهبود حدودی بیشتری در آن طرف بدن که میکرونیدلینگ و ترانگزامیک اسید به کار رفته، دیده شده است. (اما نه تفاوت معنا دار)
- روش انجام این روش: معمولا 4 جلسه با فاصله دو هفته بین جلسات - معمولا با عمق 0.5 تا 1.5 میلی متر نفوذ سوزن به پوست
- استفاده از ترانکسامیک اسید موضعی و داخل ضایعهای:
- باعث کاهش سنتز ملانین و پراکندگی رنگدانه ها
- چه به تنهایی و چه در ترکیب با سایر درمانها، نتایج متفاوتی را نشان میدهند.
- موضعی به صورت کرم یا محلول 2 تا 5 % روزانه 1 تا 2 بار مخصوصا بلافاصله بعد از میکرونیدلینگ
- گاها تزریق زیرجلدی آمپول آن در ضایعه، باعث کاهش خارش و رنگدانه ها خواهد شد. (بین 3 تا 6 جلسه درمانی تزریق و فاصله 2 تا 4 هفته بین جلسات)
- استفاده از روش لایهبرداری با تری کلرواستیک اسید (TCA):
- لایه برداری TCA یک عامل لایه بردار در دسترس و راحت، مقرون به صرفه و یک روش بدون نیاز به بستری است که در انواع دیگر درماتوزهای رنگدانهای، آزمایش شده و نتایج خوبی نشان داده است و از این رو می توان آن را در درمان MA نیز امتحان کرد.
- این روش ممکن است در بهبود علائم ظاهری ماکولار آمیلوئیدوز نسبت به روش لیزر Nd-Yag و لایهبرداری با گلیکولیک اسید مؤثرتر باشد.
- این روش کمک میکند به:
- حذف لایههای سطحی پوست و رنگدانههای موجود در اپیدرم
- تحریک بازسازی لایههای اپیدرم و درم پوست
- بازسازی و تغییر ملانوسیتها که باعث روشن شدن لکها میگردد.
- معمولا این لایه برداری طی 3 تا 6 جلسه با فاصله حدودا یک ماه بین جلسات انجام میگیرد.
- اثرات ممکن است موقت باشد؛ به همین دلیل معمولا تک درمانی نخواهد بود و به صورت درمان ترکیبی به کار میرود.
- لیزر CO2 فرکشنال:
- لیزر CO2 فرکشنال با طول موج 10000 نانومتر، یکی از موثرترین لیزرها در بهبود ضایعات میباشد.
- این روش به تنهایی یا در ترکیب با دی متیل سولفوکسید موضعی (DMSO) 50٪ ، گزینههای درمانی ایمن و مؤثری برای کاهش تجمع رنگدانهها و خارش و همچنین کاهش رسوب آمیلوئید به نظر میرسند.
- این روش کمک میکند به:
- تخریب اپیدرم و درم سطحی و حذف نسبی رسوبات آمیلوئیدی و رنگدانهها
- بازسازی کلاژن و پوست و بهبود ظاهر ضایعات
- افزایش نفوذ داروهای موضعی در درمان ترکیبی معمولا لیزر همراه با میکرونیدلینگ
- معمولا این لیزر طی 2 تا 4 جلسه با فاصله حدودا یک ماه بین جلسات انجام میگیرد.
- با این روش و درمان ترکیبی با میکرونیدلینگ و ترانگزامیک اسید، بهبود قابل توجهی در ظاهر تیره لک ها و خارش آنها دیده شده است؛ با اثر طولانی مدت تر نسبت به سایر روشها ولی گرانتر.
- کورتیکواستروئیدهای موضعی یا تزریق داخل ضایعه ای:
- داروهای کورتون دار برای کاهش التهاب و قرمزی و لک و خارش ضایعه بسیار مناسب میباشند.
- مثال موضعی؛ پماد تریامسینولون ان ان، روزانه 3 مرتبه به ضایعهها
- مثال تزریقی؛ آمپول تریام هگزال، به صورت تزریق زیرجلدی در ضایعه
- مهارکنندههای موضعی کلسینورین (پماد تاکرولیموس و کرم پیمکرولیموس):
- این کرم و پمادها با کاهش فعالیت سیستم ایمنی در سطح پوست، نتیجه بسیار مطلوبی نشان خواهد داد.
- مخصوصا در ترکیب با محصولات موضعی کورتون دار، نتیجه بهتری دیده شده است.
- محصولات ساختنی در داروخانهها (به دلیل لایه برداری ممکن است پوست را نازک و قرمز کنند و باید به مقدار کم و دور از نور آفتاب استعمال شوند):
- کرم 200 گرمی متشکل از: دی متیل سولفوکساید 20% + مگاکورت 15گرم + روغن ویتامین ای 2 سی سی + پودر هیدروکینون 4% در پایه کلد کرم یا اوسرین + اسانس و پارافین مایع
- محلول متشکل از: پودر متوکسالن0.3% + + پروپیلن گلایکول30 سی سی + الکل ایزوپروپیل پروپانول 30 سی سی + لوسیون کلوبتازول60 سی سی
- محلول 40 سی سی متوکسالن 0.1%: پودر متوکسالن0.04 گرم + الکل ایزوپروپیل پروپانول 30 سی سی + استون
- محلول دی متیل سولفوکساید 40% (DMSO 40%) به میزان 120 سی سی: محلول دی متیل سولفوکساید 48 سی سی + آب یونیزه 72 سی سی + اسانس
- محلول دی متیل سولفوکساید 50% (DMSO 50%) به میزان 120 سی سی: محلول دی متیل سولفوکساید 60 سی سی + آب یونیزه 60 سی سی + اسانس
- محلول تری کلرواستیک اسی(TCA) برای افراد مختلف بین 10% تا 80%: پودر تری کلرواستیک اسید + آب یونیزه
پیشگیری از بیماری ماکولار آمیلوئیدوز
ماکولار آمیلوئیدوز یک بیماری پوستی مزمن و بدون درمان قطعی است و اگرچه در همه موارد قابل پیشگیری نیست، اما به حداقل رساندن تحریکات پوستی میتواند به مدیریت علائم و احتمالاً کند کردن پیشرفت آن کمک کند. از آنجاییکه علت دقیق آن بهطور کامل شناخته نشده است، هیچ راه تضمین شدهای برای پیشگیری از آن وجود ندارد، اما توجه به سلامت پوست بسیار حائز اهمیت میباشد. برخی اقدامات میتوانند به مدیریت و کاهش بالقوه خطر پیشرفت آن کمک کنند. این اقدامات شامل اجتناب از مالش یا خراشیدن طولانی مدت مدت پوست، قرار گرفتن در معرض آفتاب و آلرژنها یا محرکهای بالقوه است. مدیریت هرگونه بیماری التهابی زمینهای و رسیدگی به علائمی مانند خارش با درمانهای مناسب نیز میتواند مفید باشد.
اصلاح سبک زندگی
افرادی که دچار آمیلوئیدوز پوستی شدهاند، تغییرات سبک زندگی در درجه اول بر علائم بیماری مانند کاهش سوزش پوست، کنترل خارش و حفظ سلامت کلی پوست تاثیرگذار خواهد بود، همچنین انجام اقدامات پیشگیرانه میتواند احتمال خطر ابتلا به بیماری را کاهش دهد. این اقدامات شامل مواردی مانند اجتناب از مالش یا خاراندن طولانی مدت روی پوست، خنک و خشک نگه داشتن ناحیه آسیب دیده، استفاده از کمپرس یخ برای نقاط موردنظر و کنترل استرس است. علاوه بر این، حفظ یک رژیم غذایی سالم، انجام ورزش و فعالیتهای روزانه منظم و اجتناب از سیگار کشیدن میتواند به سلامت عمومی بدن کمک کند و بهطور بالقوه در مدیریت این بیماری و کاهش احتمال بروز آن موثر باشد.
رژیم غذایی
اگرچه رژیم غذایی مشخصی برای بیماری آمیلوئیدوز وجود ندارد، اما اصلاحات غذایی به برخی افراد کمک کرده است که احساس بهتری داشته باشند. تحقیقات زیادی در این زمینه وجود ندارد، اما بهطور کلی یک رژیم غذایی متعادل میتواند مفید باشد. این رژیم غذایی شامل پروتئین بدون چربی، چربیهای سالم، فیبر و میوهها و سبزیجات است.
نتیجه گیری
بیماری ماکولار آمیلوئیدوز با وجود ماهیت خوشخیم و محدود به پوست، نمایانگر یک اختلال پیچیده در تعاملات سلولی و مولکولی اپیدرم و درم و همچنین پاسخهای التهابی است که همچنان نتایج بدست آمده در زمینه پاتوژنز، عوامل مستعدکننده بیماری و درمانهای مؤثر نامشخص باقی مانده است. با توجه به شیوع نسبتاً بالا در برخی مناطق خاص و تأثیر روانی و جسمی مزمن آن بر بیماران، ضرورت توسعه رویکردهای درمانی نوین و هدفمند بر پایه درک دقیقتری نسبت به عوامل ایجادکننده بیماری بیشتر از گذشته احساس میشود. پیشرفت در تکنولوژیهای تشخیصی، مانند بیومارکرهای اختصاصی و تصویربرداری پیشرفته پوستی، در کنار مطالعات ژنتیکی و اپیژنتیکی، میتواند مسیر روشنی برای بهبود کیفیت زندگی مبتلایان و درمانهای مؤثرتر در آینده فراهم سازد.
پرسش و پاسخ
1. چرا آمیلوئیدوز ماکولا رخ میدهد؟
علت دقیق ماکولار آمیلوئیدوز ناشناخته است. با این حال، ترکیبی از عوامل ژنتیکی و محیطی همراه با مالش، خاراندن یا ساییدن ناحیه آسیبدیده برای مدت طولانی میتوانند منجر به بروز بیماری شوند. این بیماری در جمعیتهای آسیایی شیوع بیشتری دارد و اغلب بزرگسالان جوان با پوست تیرهتر و جنس مونث را درگیر میکند. خشکی پوست، دمای محل زندگی و استفاده از مواد محرک روی پوست نیز از عواملی هستند که در ایجاد آن نقش دارند.
2. جدیدترین درمان آمیلوئیدوز ماکولار چیست؟
جدیدترین درمان ماکولار آمیلوئیدوز به نوع و شدت بیماری بستگی دارد، روشهای مختلف مانند درمان هدف و دارودرمانی، لایهبردرای و … بهعنوان روشهای موثر در کاهش علائم معرفی شدهاند. در سالهای اخیر، درمانهای دیگری نیز برای توصیه شدهاند. به نظر میرسد روش میکرونیدلینگ خارش و تجمع رنگدانهها را در آمیلوئیدوز ماکولا کاهش میدهد، در حالی که ترانکسامیک اسید موضعی و داخل ضایعهای، چه به تنهایی و چه در ترکیب با سایر درمانها، نتایج متفاوتی نشان میدهند. همچنین تحقیقات جدید نشان دادهاند که داروی آموترا(Amvuttra) یک عامل مهارکننده ترانستیرتین (TTR) است که با سیستم طبیعی بدن همکاری میکند تا تولید پروتئین TTR را متوقف کرده و باعث کند شدن روند پیشرفت آمیلوئیدوز شود.
3. آیا ماکولار آمیلوئیدوز درمان قطعی دارد؟
اگرچه هیچ درمان قطعی برای این بیماری وجود ندارد، اما گزینههای درمانی مختلفی میتوانند به مدیریت این بیماری و جلوگیری از عوارض طولانیمدت کمک کنند. این موارد عبارتند از: استفاده از کورتیکواستروئیدهای موضعی برای کاهش التهاب و رسوبات آمیلوئید، مهارکنندههای موضعی کلسینورین (تاکرولیموس و پیمکرولیموس) و روشهایی مانند لیزردرمانی (لیزر CO2 فرکشنال) و لایه برداری TCA.
4. تفاوت بین ندولار آمیلوئیدوز و ماکولار آمیلوئیدوز چیست؟
ماکولار آمیلوئیدوز معمولاً رسوبات کوچکی از پروتئین آمیلوئید را در درم فوقانی با اپیدرم طبیعی نسبتاً حفظ شده نشان میدهد. ندولارآمیلوئیدوز رسوبات آمیلوئید را در سراسر درم تا زیر جلد نشان میدهد که شامل ضمائم پوستی و عروق میشود.
منبع